Averigüe qué puede hacer para aliviar los problemas digestivos y cómo agregar más fibra a su dieta mientras se adhiere a las recomendaciones médicas.
Prevenir y aliviar los problemas digestivos

Mucha gente lo padece, aunque en realidad nadie quiere hablar del tema: los pacientes de diálisis a menudo tienen problemas con el estreñimiento, por las restricciones dietéticas y de fluidos o por la medicación. Deberíamos acabar con la opinión de que «lo que sucede en el baño se queda en el baño». Sepa qué puede hacer para aliviar los problemas digestivos y cómo añadir más fibra a su dieta sin desviarse de las recomendaciones médicas.
En general, el estreñimiento se debe a un cambio en los hábitos intestinales, pero se manifiesta de formas diferentes. Los pacientes suelen describir el estreñimiento como la poca frecuencia en la deposición de heces; más específicamente, menos de tres veces por semana. Es más, las heces pueden ser demasiado duras, demasiado pequeñas o demasiado difíciles de expulsar. Los pacientes también pueden sentir que no tienen vacíos los intestinos o tener que hacer fuerza en muchas ocasiones.
El estreñimiento es un problema muy extendido al que pueden contribuir muchos factores. En la mayoría de pacientes, no puede identificarse una única causa. Sin embargo, tener una enfermedad renal crónica o estar en diálisis aumenta la probabilidad de que un paciente padezca estreñimiento. Debido a la pérdida de función renal y a otros factores, como la falta de ejercicio, un mal equilibrio de fluidos y una ingesta reducida de fibras,1 el tracto gastrointestinal se ve afectado negativamente. Entre las consecuencias, el síntoma más frecuente es el estreñimiento. Los medicamentos recetados para las enfermedades renales, como medicación con hierro (principalmente en pastillas), aglutinantes de fósforo o resinas aglutinantes de potasio, también pueden provocar problemas digestivos.1
El diagnóstico es el primer paso para mejorar

Generalmente, el estreñimiento puede diagnosticarse con los síntomas y con un examen físico. Es probable que necesite un examen rectal y, en algunas situaciones, su médico solicitará más pruebas, como análisis de sangre, rayos X, una endoscopia intestinal o pruebas más especializadas. La endoscopia examinará solo el intestino grueso (sigmoidoscopia) o el intestino grueso y parte del delgado (colonoscopia). Cuando el médico le pregunte por su historial, no olvide mencionar las enfermedades subyacentes y los medicamentos que esté tomando. Esto podría incluir preguntas sobre, por ejemplo, antecedentes familiares de cáncer de colon, sangre en las heces, pérdidas de peso sin explicación o cambios recientes en los hábitos intestinales.
La mayoría de la gente se autotrata el estreñimiento, pero no es algo que deba tomarse a la ligera. Sin duda, debe hablar con su médico si el estreñimiento ha supuesto un cambio con respecto al patrón habitual, si dura más de dos semanas, si es severo o si tiene otros síntomas, como sangre en las heces o en el papel higiénico, pérdida de peso sin explicación o fiebres. El tratamiento adecuado dependerá del tipo de obstrucción intestinal.
¿Qué puede hacer al respecto?
Hay un par de cambios de comportamiento que podría plantearse. Los intestinos están más activos después de las comidas. Inicie la rutina de intentar hacer de vientre en esos momentos. Si ignora las señales de movimientos intestinales, estas señales se irán haciendo más débiles con el tiempo, mientras que estimular el sistema digestivo de forma regular tendrá un efecto de acondicionamiento. Es más, podría aumentar su actividad y salir a pasear de forma habitual, por ejemplo. Esto fomentará los movimientos intestinales y aliviará el estreñimiento.
También debería optimizar la ingesta de líquidos dentro de las restricciones permitidas. Aunque la gente sana puede beber tantos líquidos como desee, con diálisis, solo puede beber la cantidad de agua y otros líquidos que le prescriban. Su sistema gastrointestinal necesita la cantidad permitida de fluidos para funcionar correctamente.
Si los cambios antes mencionados no le alivian el estreñimiento, hable con su médico sobre el tipo de laxante que más le conviene. Los laxantes son sustancias que ayudan a aliviar el estreñimiento de diferentes formas. El azúcar de la leche (lactosa) también puede ayudar en la digestión. De nuevo, recuerde siempre hablar antes con su médico o dietista.
Cómo beneficiarse de la fibra alimentaria
![[Translate to Spain - Spanish:] Woman is writing food diary](/fileadmin/_processed_/e/5/csm_iStock_000078753135_XXXLarge_0a40e9e3f3.png)
Aumentar la fibra en su dieta puede reducir o eliminar el estreñimiento. La fibra alimentaria se encuentra en carbohidratos vegetales como frutas, verduras y cereales.2 Como es la parte del alimento de la planta que no se digiere en el intestino delgado, llega hasta el intestino grueso o colon. Los alimentos con mucha fibra suelen contener dos tipos de fibra: soluble y no soluble. La fibra soluble se disuelve en el agua y genera heces más blandas y de más tamaño. La fibra no soluble no se disuelve en el agua. En realidad, acumula agua y da volumen al movimiento intestinal, de modo que resulte más fácil expulsar las heces.3 Ambos tipos suelen ayudar a que los excrementos pasen por el tracto digestivo con más facilidad.
La ingesta diaria de fibra recomendada para la población general es de más de 30 g.4 Debe aumentar gradualmente la fibra en su dieta. Esto dará tiempo a sus intestinos a ajustarse a cada nivel de aumento antes de pasar a una cantidad mayor. La piel de la fruta contiene mucha fibra, por lo que es mejor no pelarla y comer la fruta entera.
Sin embargo, en una dieta renal es difícil conseguir fibra suficiente por varios motivos. Muchos alimentos ricos en fibra también lo son en potasio y fósforo1,2, y es posible que deba evitarlos o limitarlos si ha de seguir una dieta con restricciones de estos elementos. Además, al comer alimentos con mucha fibra, también debe aumentar la ingesta de fluidos. Pero es esencial asegurarse de mantener los límites de fluidos.
Un nivel más alto (35 g al día) de fibra puede ser imposible de alcanzar para una persona con enfermedad renal.2, 5 Una buena idea es supervisar con atención lo que come y bebe durante unos días. Un diario de comida le ayudará a abordar el tema de forma constructiva con su médico o dietista, a fin de determinar si su elección de alimentos es adecuada para su estado actual.
La siguiente es una lista de algunos alimentos ricos en fibra y que contienen poco potasio:
- Frutas: frambuesas, moras, peras, manzanas, fresas, arándanos rojos y azules, naranjas, cerezas, melocotones, ruibarbo.
- Verduras: brócoli, coliflor, calabacín, zanahorias, maíz, col, batata, berenjenas, endivia, calabaza.
- Legumbres: guisantes (congelados o de bote), judías verdes y amarillas.
- Cereales y productos con cereales: El grano integral tiene un contenido más alto en fibra que el refinado, pero también contiene más fosfato. Aun así, es preferible, ya que el cuerpo humano solo puede digerir en parte este tipo de fosfato.4 Solo puede absorber del 40 al 60 % de los fosfatos «no deseados» de estos alimentos.
Diarrea
La diarrea es un problema común para muchas personas. Por lo general, no dura mucho. Pero cuando la diarrea dura varios días o incluso semanas, puede indicar que existe otra complicación de salud. Esto podría implicar un trastorno intestinal, como infecciones y otras enfermedades. Los chequeos regulares con sus profesionales de la salud le proporcionarán claridad sobre su estado de salud.
Por lo general, los pacientes que sufren de diarrea experimentan los siguientes signos y síntomas:
- Deposiciones más frecuentes (necesidades urgentes)
- Heces sueltas y acuosas
- Fiebre
- Sangre o pus en las heces
- Hinchazón
- Náuseas
Los adultos mayores y las personas con sistemas inmunitarios debilitados tienen un mayor riesgo de complicaciones debido a la diarrea.
Causas de la diarrea
Una serie de enfermedades pueden causar diarrea. Además de los trastornos digestivos, la diarrea puede tener otras diferentes causas.
Estos incluyen diferentes tipos de virus, causando enfermedades con diarrea sintomática. Las bacterias y los parásitos pueden causar diarrea cuando se transmiten a su cuerpo a través de alimentos o agua contaminados. Esto a menudo se asocia con viajar a países en desarrollo y también se llama diarrea del viajero.
Además, algunos medicamentos pueden causar estas reacciones adversas. Es importante informar a su equipo asistencial sobre tales cambios en sus hábitos habituales, ya que es posible que sea necesario ajustar el tratamiento.
Diferentes formas de intolerancias alimentarias pueden estar asociadas con la causa de la diarrea. Esto se relaciona con la lactosa (azúcar de la leche) que se encuentra en la leche y otros productos lácteos o la fructosa (azúcar natural de la fruta) que se encuentra en las frutas y la miel. Además, los edulcorantes artificiales que se encuentran en la goma de mascar u otros productos sin azúcar pueden causar diarrea.
Complicaciones relacionadas
La diarrea puede causar deshidratación y desequilibrio electrolítico, que puede ser potencialmente mortal si no se trata. La deshidratación es particularmente peligrosa en niños, adultos mayores y personas con sistemas inmunitarios debilitados.
Si tiene signos de deshidratación grave, busque ayuda médica. ¡Informe a su equipo asistencial sobre los síntomas experimentados recientemente!
Algunos alimentos pueden ayudar a aliviar la diarrea
Ciertos alimentos bajos en fibra pueden ayudar a que sus heces sean más sólidas.Si tiene diarrea, intente agregar estos alimentos a su dieta:
- Patatas (preparada para reducir el contenido de potasio)
- Arroz (blanco)
- Fideos
- Compota de manzana
- Pan tostado blanco
- Pollo o pavo sin piel
- Carne molida magra
- Pescado
Protéjase contra la diarrea infecciosa
- Lávese las manos con frecuencia y adecuadamente con jabón. Lávese las manos antes y después de preparar alimentos. Lávese las manos después de manipular carne cruda, usar el baño, cambiar pañales, estornudar, toser y sonarse la nariz.
- Use desinfectante de manos cuando no sea posible lavarse. Use un desinfectante para manos a base de alcohol cuando no pueda llegar a un fregadero. Aplique el desinfectante de manos como lo haría con la loción para manos, asegurándose de cubrir la parte frontal y posterior de ambas manos.
- Puede prevenir las enfermedades relacionadas con los alimentos que causan diarrea, almacenando, cocinando, limpiando y manipulando adecuadamente los alimentos.
Náuseas y vómitos
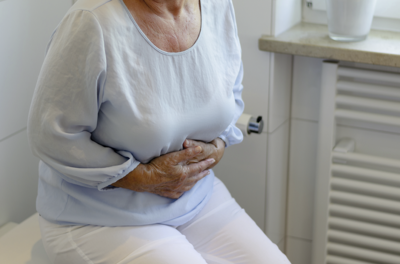
El vómito es el vaciado a borbotones del contenido del estómago a través de la boca. Por otro lado, la náusea es una experiencia totalmente subjetiva. Las náuseas y los vómitos pueden ser incómodos y pueden hacer que no pueda realizar sus actividades diarias como desea. Las náuseas y los vómitos pueden ocurrir tanto durante como entre los tratamientos de diálisis. Hay múltiples causas para las náuseas y los vómitos. Las causas comunes de náuseas y vómitos en el hogar pueden ser medicamentos, dieta y ansiedad o una comorbilidad subyacente.
Las náuseas y los vómitos durante el tratamiento de diálisis pueden ser causados principalmente por la caída de la presión arterial. Pueden afectar considerablemente su vida cotidiana y su salud en general. Los vómitos pueden provocar deficiencia de nutrientes y electrolitos, deshidratación y que algunos medicamentos no funcionen correctamente. A largo plazo, los vómitos también pueden dañar el esófago y los dientes. Por esta razón, deben ser tratados.
Su equipo asistencial le ayudará a controlar las náuseas y los vómitos y a determinar un tratamiento adecuado.
Posibles consecuencias de los vómitos para la salud
- Deshidratación y desequilibrio electrolítico
- El vómito causa pérdida de líquido. La pérdida severa de líquidos puede conducir a la deshidratación. Además, el vómito altera el equilibrio electrolítico ya que los electrolitos (por ejemplo, potasio, magnesio, sodio) se pierden al vomitar. Esto puede conducir a un desequilibrio de electrolitos en su cuerpo
- La deshidratación y el desequilibrio electrolítico son un riesgo particular para usted como paciente de diálisis. Esto se debe a que ya tiene que limitar su ingesta de líquidos debido a la insuficiencia renal, lo que lo hace más vulnerable a la deshidratación y al desequilibrio electrolítico. Cuando pierde el poco líquido que se le permite beber debido a los vómitos, aumenta la probabilidad de mareos, desmayos y pérdida de las funciones vitales del cuerpo..
- Deficiencias de nutrientes: El vómito resulta en una pérdida de nutrientes ingeridos. Por lo tanto, los vómitos frecuentes pueden conducir a deficiencias de nutrientes. Es importante compensar la pérdida de nutrientes. Si vomita directamente después de haber comido, asegúrese de tener otra comida una vez que se sienta mejor para prevenir deficiencias de nutrientes.
Causas
Náuseas y vómitos entre la diálisis:
- Medicación, ya que las náuseas y los vómitos pueden ser un efecto secundario común de la medicación
- Diálisis inadecuada
- La ansiedad y las preocupaciones también pueden hacer que se sienta mal y provocar náuseas y vómitos.
- Comorbilidad subyacente
- Error dietético
Náuseas y vómitos durante la diálisis:
- Caída de la presión arterial durante el tratamiento de diálisis
- Extracción demasiado rápida de sustancias tóxicas de la sangre, lo que puede provocar náuseas y vómitos.
Tratamiento
Para tratar eficazmente las náuseas y los vómitos, primero deben identificarse las causas. Usted y su equipo asistencial trabajarán juntos para identificar las razones de las náuseas y los vómitos.Dependiendo de la causa, existen diferentes posibilidades de tratamiento:
- Tratamiento de hipotensión (presión arterial baja) si está presente
- Medicación
- Ajuste del plan dietético
- Ajuste de la prescripción de diálisis
Referencias
- Can Outcomes be Improved in Dialysis Patients by Optimizing Trace Mineral, Micronutrient, and Antioxidant Status?: The Impact of Probiotics and a High-Fiber Diet. Bossola M. Semin Dial. 2016 Jan-Feb;29(1):50-1. doi: 10.1111/sdi.12442. Epub 2015 Sep 19.
- Dietary protein and fiber in end stage renal disease. Sirich TL. Semin Dial. 2015 Jan-Feb;28(1):75-80. doi: 10.1111/sdi.12315. Epub 2014 Oct 16.
- Sirich TL, Plummer NS, Gardner CD, Hostetter TH, Meyer TW: Effect of increasing dietary ber on plasma levels of colon-derived solutes in hemodialysis patients. Clin J Am Soc Nephrol 9(9):1603–1610, 2014.
- www.dge.de/wissenschaft/referenzwerte/kohlenhydrate-ballaststoffe/
- Bossola M, Leo A, Viola A, Carlomagno G, Monteburini T, Cenerelli S, et al.: Dietary intake of macronutrients and ber in Mediterranean patients on chronic hemodialysis. J Nephrol 26:912–918, 2013.

